はじめましてINFOBOXです。
私(夫/当時37歳)と妻(当時25歳)は2018年から不妊検査を受け不妊治療による顕微授精から妊娠を経て2020年に無事出産に至ることができました。
2018年の春頃から夫婦で「そろそろ妊活を始めよう」と話し合った辺りからスタートし、
自然妊娠を期待していましたが念のためと思い、軽い気持ちで2018年10月頃に夫婦で不妊専門のクリニックで不妊検査を行いました。
そこからお互いに検査結果に異常があることが判明し自然妊娠の可能性がほぼ絶たれてしまったことがきっかけで不妊治療をすることとなりました。
検査を始めてから約一年後の2019年10月頃に顕微授精による治療で奇跡的に妊娠することができ、
妊娠後も不安なことは多々ありましたが無事に2020年7月に出産となり元気な男の子を授かることができました。
なぜブログに書こうかと思ったきっかけですが、不妊治療をする上で男性(夫)目線での体験談のブログが少ない中でも自分自身が参考にさせて頂いたり希望を持てることができたブログは非常に心強かったため、
同じように不妊治療を検討されている方や治療を頑張っているご夫婦の方々に少しでもお役立てできる情報になればと思いこのブログ記事を書かせていただきました。
不妊治療の検査から出産に至るまでの大まかな時期と流れ

ざっくりではありますが大まかな時系列としては以下の流れとなります。
期間としては検査を受ける病院探しから出産に至るまで約2年と決して短期間では無く長期間に渡って「子を授かる」ことを目標に奮闘してきました。
運良く私たちは1回目の治療で妊娠まで辿り着くことができたためこの2年間が短いと感じる方も多くいらっしゃるのでは無いでしょうか。
この中で期間を短縮できる部分は初回カウンセリングから治療に至るまでの期間が約10か月ほどあり、検査結果が出た時点で治療を開始していればもう少し早く子を授かることができたかもしれません。
この辺りは夫婦間での話し合いや家計事情や実際の治療方法の選定など様々な要因が関係してくる部分のため、
この期間はあくまで私たちの実例としてご参考にしてください。
2018年10月:初回カウンセリング/検査開始
2019年6月:別の病院にて再検査/感染症検査など(顕微受精に向けての準備)
2020年8月:採卵・採精→顕微受精→受精卵の凍結
2020年10月末:胚移植(子宮内に受精卵(胚)を戻す)
2020年11月初旬:妊娠判定
2021年7月:無事元気な男の子を出産
2021年10月(現在):特に病気も無く健康に育っています
不妊治療する病院(クリニック)はどうやって探したの?決めた基準は?

初めは何も分からずとにかく「不妊治療」に関する内容をインターネットで検索し情報収集をしました。調べていくと以下の様なことが見えてきました。
② 病院の評判(口コミ)や先生の経歴などはネット等で収集するしかない
③ 特に女性側は治療中に何度も病院に通う必要があるため自宅や職場から通いやすい病院を選ぶ
2021/10時点ではまだまだ高額な治療費がネックとなってしまう場合も多い。
更に病院によって治療費の設定額は様々なため、
なるべく治療費を抑えることができ自宅や職場からも通院できるような所が見つかるとベストです。
ただ、費用と場所が合っても信頼できる病院(先生)でなければ意味がありません。
そのため実際に足を運びカウンセリングを受けてみて病院全体の雰囲気や待合室の様子、スタッフの方々の対応など、
総合的な評価で決めることをお勧めします。
私の場合はちょうど自宅と職場の中間くらいの所で通勤路線沿いにあったクリニックでお世話になることができたので、通院による負担に関しては最小限に抑えることができたのは良かったです。
不妊治療をすることになったきっかけや検査ってどんなもの?検査って必要?
冒頭でも書かせて頂きましたがはじめは夫婦での妊活の延長線上という気持ちで不妊治療専門のクリニックで検査を受けました。
その時に受けた検査は以下の通りです。
妻:基礎体温、内分泌検査(ホルモン測定)、超音波検査
「精液検査」って聞くとほとんどの男性はどうやって採取するの?とか、恥ずかしいから可能であれば避けたい。と感じてしまうかもしれません。
実際自分自身も採取する場所や方法も知りませんでしたし恥ずかし気持ちもありました。ただ、結論から言いますと検査をして本当によかったと思っています。
理由は一目瞭然ですが無事に妊娠に至るまでの結果に繋がったことが何よりの事実です。
もう少し精液検査の結果についてお話しさせて頂きますが、この検査は男性の体調や食生活などで数値は大きく変動します。
そのため1度の検査結果だけでは良し悪しの判断は難しく、自分の場合は初回検査の2週間後にもう一度検査を受けました。
結果としてはどちらも自然妊娠ができるほどの数値には至らず、
担当の先生からは自然妊娠できる確率はほぼ0%い等しいとまで言われてしまいました。
一人の男性として少なからずショックでもあり、受け入れているつもりでもどこかで「自分に限ってそんなはずはない」と思い込んでいた部分もありました。
ただ、
数値が悪いからと言って全てを不妊治療に委ねるのではなく自分なりに男性不妊の改善方法が無いかを調べ、
食生活の改善や効果の期待できそうなサプリメント(亜鉛やマカなど)を飲み続けたり規則正しい生活習慣を意識するようになりました。
実際に色々ためしてみた詳細記事はこちら↓
男性不妊|原因不明でも実体験で効果のあった行動と食事(サプリ)とは?
精液検査で原因不明だった運動率/直進率低下が半年で改善した体験談|男性不妊
そんな生活を継続してから半年後くらいに本当に改善されていないのかどうかを知りたくなったこと、
セカンドオピニオンではありませんが通っていいたクリニックとは別のクリニックで再度検査を受けました。
その際に今後の不妊治療でも必要な検査内容でもあった「精索静脈瘤」の検査も受けました。
結果としては正常値で問題無いとのこと・・・
これは幻かと思いましたが少なからず最悪の結果で無くて安心しました。
男性の場合は体調次第で結果が変わるので1回の検査結果が悪かったからと挫折せず、
自分自身でできることを継続することも大切なのかなと学びました。
何より女性(妻)の方がその間も様々な検査を受けなければならず、
ほとんどが注射や痛い思いをしなければならないものばかりです。
そのことを考えると男性の努力など小さなことです。
不妊治療の顕微授精が想像以上に大変だったことってどんなこと?

これは妻(女性)側の体験談となりますが、結論から言いますと「採卵」する際が最も激痛があったそうです。私も付き添ってはいましたが採卵中は控室におり立ち会っていたわけではありませんが、
採卵後は数時間休憩室のベットで休む必要があり私が休憩室に合流した際は泣いていました・・・。
この時が最も苦痛を強いられる場面でしたが、そこに至るまでと受精卵を体内に戻す間も日々薬([エストラーナ]鼻から注入や[ルテウム腟用坐剤]座薬)による調整や通院をする必要がありました。
このルテウムと言う薬も妻の場合は1日2回必ず決まった時間に投与する必要があり投与後30分は身動きが取れない状態のため生活リズムが不規則な方にとっては非常に厄介な薬です。
通院についても平日の仕事を毎回調整しながらのため職場の協力無くしてはやり遂げることは不可能な状況だったことも大変だったことの一つです。
体外受精において男性側は精子を採取する作業以外はほとんどやることはありませんが、女性の負担は想像以上に大変なため事前に職場への協力要請をしておくことをお勧めします。
顕微授精ってそもそもどんな治療?
そもそも顕微授精とは以下の治療のことです。
顕微授精は体外受精の方法のひとつです。通常の体外受精では、女性の体内から取り出した卵子に男性の精子を振りかけて受精卵を得ますが、この方法では受精が成立しなかったり、精子の数が少ないなどの理由で成立が見込めなかったりした場合の手段として、顕微授精が考案されました。
すなわち、顕微授精とは、顕微鏡で拡大視しながら、受精の手助けを行う方法をいい、当初はいくつかの手段が提唱されましたが、いまでは主に、ひとつの精子を直接卵子に注入して受精を促す、卵細胞質内精子注入法—英語の頭文字をとってICSI(イクシイ)と呼ばれます—が行われています。
引用:一般社団法人日本生殖医学会公式ページ
上記から分かる通り「体外受精」の中でも「卵子に精子を振りかける」手法と「卵子に直接精子を注入する」手法などがあり、私たちの場合は精子にも問題があったため後者の手法を選択しました。
問題があったとは精子の直進率が著しく低かったことで振りかけ手法でも難しいと言われました。費用としても後者の方が高額なため、この辺りの判断は先生と相談しながら決めていきました。
仮に振りかけ手法による体外受精をした場合でも前述で書かせて頂いた通り「採卵」や薬の投与、通院など女性側の負担はほとんど変わりません。
これから治療をご検討されている方の少しでも心構えになって頂けると幸いです。
振りかけ(体外受精)と顕微授精について詳細を知りたい方は以下の「医療法人オーク会」さんのサイトにイラスト付きで分かりやすく説明されているのでご欄ください。

実際に不妊治療(顕微授精)でかかった総額は?平均的な金額はどのくらい?

実際に私たちが「不妊検査~不妊治療~妊娠」に至るまでにかかった総額として毎回病院の診察料や薬の費用まで細々と計上されたので、
全てを細かく計算できているかは定かではありませんがおよその総額は50万前後でした。
その後自治体への特定不妊治療(体外受精・顕微授精)に対する保険適用外の治療費に対する助成金申請により初回30万円を受給できたため、全体の家計の負担額としては約20万程度でした。
検査と言っても体調によって日々結果が変化するため同じ検査を何度も受けたものもあり、
人によっては1度の検査で済んだりする場合もあるかもしれません。また、各費用についても病院によって設定額は様々なためあくまで参考金額としてみてください。
私たちがお世話になった病院は都内でも比較的平均的で決して高額な金額設定ではありませんでした。
一般的な総額の平均ってどのくらい?(厚労省調べまとめ)
前段で記載した通り私たちが検査から妊娠に至るまでにかかった病院費用の総額はおよそ50万円でした。これが安かったのか高かったのか、顕微授精以外の治療の場合はどの程度かかるものなのか。特に治療をご検討されている方は特に気になる部分ですよね。
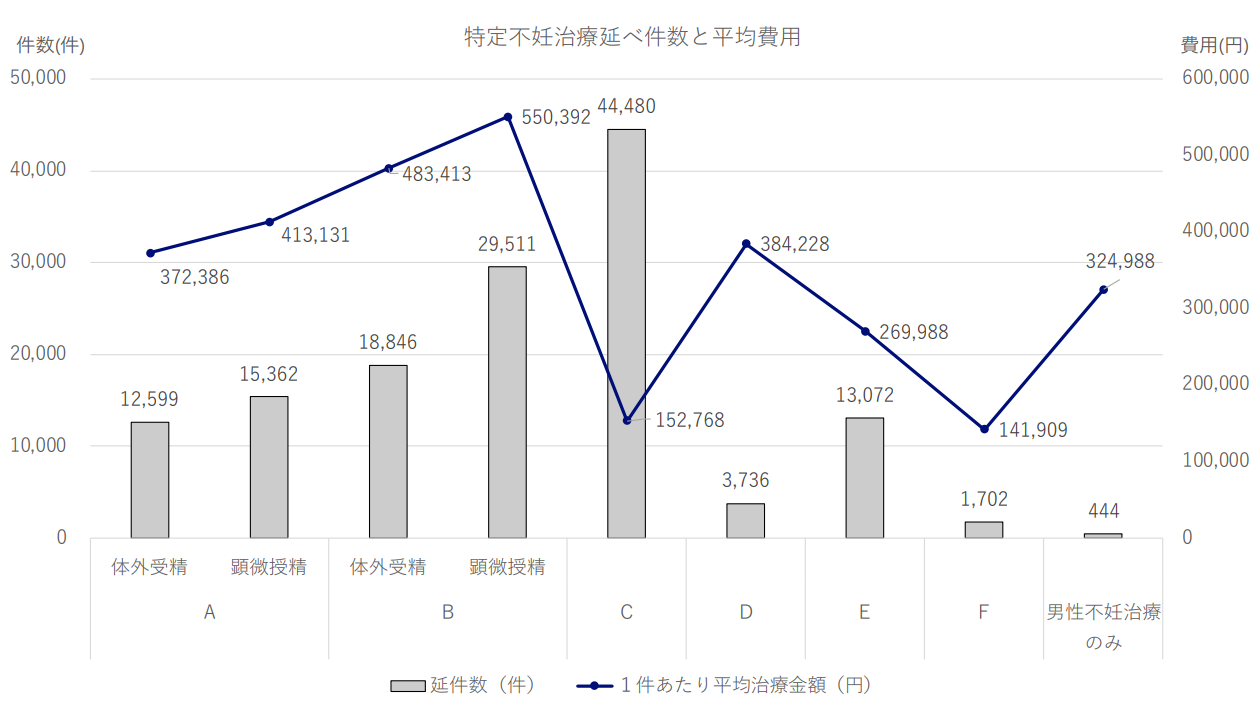
以下の厚生労働省のサイト内にある報告書(PDF)の中に「2017年度の治療ステージ別の助成件数と1件あたりの平均治療費用に関するグラフ」があったのでこちらのグラフを元に比較してきます。
これだけですと見にくいかと思いますので1枚目のグラフの見方からご説明します。
グラフ説明
このグラフは「体外受精」と「顕微授精」における各治療ステージ毎の受精件数あたりの平均治療金額を可視化した内容です。
この資料内では「体外受精」に対する具体的な治療法が記載されておりませんが、恐らく体外で精子を卵子にかけて自然受精を待つ方法(振りかけ法)のことを指示しているものと思います。
棒グラフ:助成申請件数
グラフ下の項目(A~F/その他):治療ステージ※
「治療ステージ」に関する説明は上記画像2枚目に記載されています。
A~Cについては体外受精/顕微授精により成功した受精卵に対する治療法の違いです。Aの「新鮮胚移植」とは受精卵を凍結せずに子宮へ移植する方法ですが、近年では「新鮮胚」より「凍結胚」の方が妊娠成功率が高いとの研究結果が出ていることからもAよりB,Cの方が助成件数が高いことがわかります。BとCは同じ凍結胚でも凍結の保存期間の違いによるもの。
※Bは受精後1~3周期程度の間隔をあけて移植する
E以降は体調不良やなんらかの理由により治療を中止してしまったパターンです。
今回の私たちのパターンはBの「顕微授精」に該当するため棒グラフ上の金額は約55万円となっています。このグラフは2017年度の内容で私たちが治療したのは2019年のため正確な平均金額との比較とまではいきませんが実際にかかった金額50万円は平均金額よりは下回っていることが分かりました。(良心的な金額だったことで安心しました)
顕微授精は体外受精より高度な治療法のため治療費はより高額となることもグラフ上の平均金額を見ればわかります。ただ、費用は各病院で設定され且つ各治療毎に単価が設けられていることもあり実際の総額がどの程度になるのかについての不明瞭さは払拭しきれません。
その辺りも初回カウンセリングの際にどの治療を行ったらどの程度の総額になるのかについても質問してみることをお勧めします。
不妊治療における成功率と今後について
私たちは二人とも検査結果が決して良くはありませんでしたが、不妊治療の全体の流れとしては失敗することも無く顕微授精の1回目でありがたいことに成功し出産することができました。妻の年齢もまだ20代だったことも要因の一つだったかもしれません。不妊治療の各ステップ毎に先生からは成功率(確率)についての説明を受けました。
顕微授精による受精卵ができる確率は約50%程度、胚移植による着床率は10%~30%と言われました。仮に着床し妊娠に成功したとしても途中で流産してしまう可能性もあり総合的な確率としては以下サイト内の引用文(日本生殖医学会の報告)にも記載している通り非常に低いことが分かります。もし、「体外受精」を選ぶべきか「顕微授精」を選ぶべきか悩まれている方がいらっしゃいましたら是非以下の成功率についても考慮していただきたいです。仮により高額な「顕微授精」を選んだ場合でも「受精卵」ができる確率は高くなりますが着床する確率は「体外受精」と同等となります。夫婦の検査結果から「体外受精」でも十分に受精卵ができる確率は高いのであれば、万が一着床に失敗した場合の経済的ダメージも考慮し無理に「顕微授精」を選ぶ必要も無いでしょう。※私たちは「体外受精」では期待できないと先生からの判断により後者を選択
日本生殖医学会の報告によると、顕微授精による受精率は50〜70%と言われています。人為的に受精させる分、体外受精に比べて高い受精率を示しています。
日本生殖医学会のデータによると、体外受精(顕微授精も含む)後、胚移植あたりの妊娠率は、30歳で42%、35歳で38%、40歳で26%という報告があります。また妊娠した後も、流産・死産してしまう可能性があり、出産に至る確率は、一治療あたり30歳で21%、35歳で18%、40歳で9%と年齢が上がるにつれて非常に厳しい結果になります。
引用:エス・セットクリニック
最後に私たちの今後について少しお話させてください。初回の顕微授精により凍結した受精卵は全部で2個存在していました。そのうちの1つで無事に出産まで至ったのですが残りの1つは現在まで約2年間凍結し続けていました。そろそろ2人目を考えている頃なのでもう一度不妊治療を再開する予定です。今回は肺移植からのスタートのため妻の負担が非常高いためできる限りのサポートをしていく予定です。こちらについてもどの様な結果になろうとこのブログを通して同じような方々へ情報共有することで少しでも参考にしていただければ幸いです。




コメント